| 前立腺癌の検査 |
そして、前立腺癌の発生率の上がるのは、55歳頃からだといわれています。近年においては前立腺癌の測定の感度が上がってきていることもあり
ますから、55歳を過ぎたら人間ドックなどで、前立腺癌の検査をされたがよいと思われます。前立腺癌の進行が他の癌に比べてゆるやかであること
から、治療の必要がない癌をも発見し、処置をしているのではないかという見方もあるようですが、遅くなっては大変です。
学者さんたちには、いろんな見方があるかもしれませんが、前立腺癌になったものからすると発見と処置は早いほど選択肢もあるし、
重症にならない率も高いと思われますから、積極的に検診を受けるのがよいと訴えたいところです。
そこで、前立腺癌の検査にはどのようなものがあって、どのような場合にどのような検査があるのか患者の立場から
整理してみました。天 さんも分析機器には関心がありましたので、教えていただくとある程度の理解はできると思いましたが、
今回このようなものがあればよかったなといったものを整理してみました。
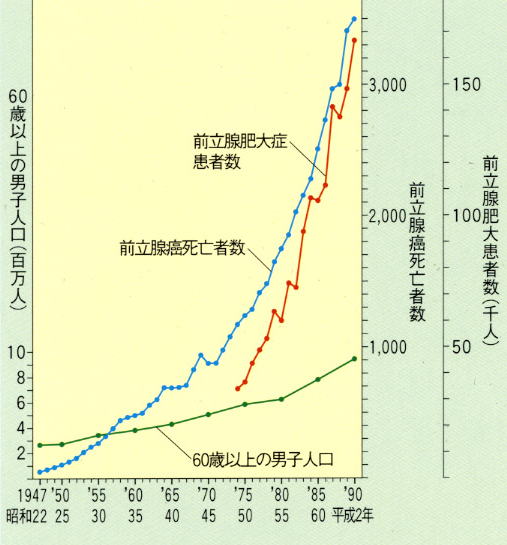
ここで注目すべきことは、60歳以上の男子の人口の増加割合に比べて
前立腺癌による死亡者、肥大症の患者数の増える割合の方が、
はるかに大きいということです。
ということは、60歳以上の者は、これらの発症割合が、ぐんぐん増加していると
いうことであり、罹る確立が年々高くなっているということです。
罹っていない人たちが、このホームページを訪れていただき、
日頃から検査を受けていただくことを期待するものです。
|
→→ |
|
→→ |
|
|||
| 1次検査 | 癌の有無と 悪性度の検査 |
癌の進展度 の検査 |
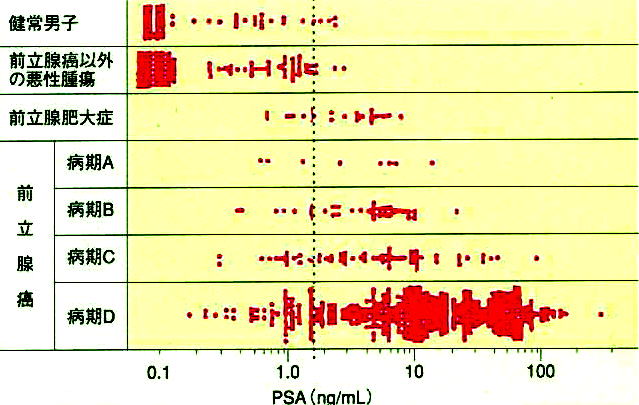 |
| 上の図を見ると 「病期A」 でもPSA20近くもあります。 「病期C」 でもPSA 0.3くらいのものもあり、100くらいのものもあることが分かります。 PSA だけでは、病期の判定はできないということですね。 PSA0.3で「病期C」なんてのがあると運良く見つかるといいがなどと思ってしまいます。 PSA 4以下だったから、大丈夫ともいえないんですね。 |
| PSA測定法についての説明 |
前立腺に特異的な抗原という意味です。
PSAは、前立腺の正常な部分でつくられているたんぱく質です。
前立腺癌でもつくられ、前立腺癌の人は、一般的に血液中のPSAの値が上昇し、
治療がうまくゆくとPSAの値は下がり、悪化すると上昇します。
したがって、前立腺癌の腫瘍マーカーとして使われています。
PSAが、かなり高い場合は前立腺癌が疑われますが、本来、PSAは前立腺の
正常な部分でつくられているたんぱく質ですから、良性の前立腺肥大症や
前立腺の炎症などでも正常基準値より軽度上昇することがありますから
専門医が他の診断とあわせて判断されることになります。
PSAの測定は、採血をして行われますから身体に対する負担も少なく、
また特殊技能を必要としないので適切な診断方法とされています。
| PSA値 | 判断 |
| 4.0 ng/ml以下 | 陰性 |
| 4.1〜10.0 ng/ml | グレーゾーン |
| 10.1 ng/ml 以上 | 陽性 |
前立腺肥大症との鑑別する方法が検討されていますが、そのひとつに
フリーPSA/トータルPSA (血液中で、たんぱく質と結合していない遊離PSAと
総PSA(トータルPSA)との比(これを F/T比といいます)を調べてみると
前立腺癌の症例では小さいことが分かっています。
参考までに、いくつかの症例のデータとして
前立腺癌では 平均 0.086 程度に対して
前立腺肥大症では 平均 0.142 程度だったと報告されています。
このほか、PSAベロシティー(PSAの変化のスピード)でみることもあります。
PSAが4.1 ng/ml以上の症例において、
PSAベロシティーが0.75 ng/ml/年以上では47%に癌が発見されたが、
0.75 ng/ml未満では、11%にしか発見されなかったということです。
| PSA値と前立腺癌発見率 | ||
| PSA(ng/ml) | 検査者に占める割合 | 生検での癌発見率 |
| ≦4.0 | 93% | 0.2% |
| 4.1〜10 | 5% | 10% |
| 10.0< | 2% | 40% |
前立腺全摘術をしたあと再発したという可能性があるのは
アメリカの実績では、PSA値が、0.4 ≦ だそうですが、
この辺の判断はむずかしいようで、
かかりつけの専門医の先生に総合的に判断していただくことになります。
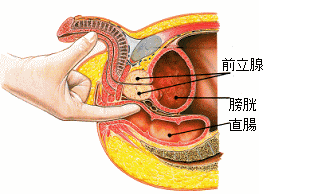 |
前立腺の後ろ側は直腸と接していますから、医師は手袋をして肛門から
利き手の人差し指を挿入して前立腺に触れることによって、
その硬さなどから癌の病巣などを判断します。
(前立腺癌では軟骨硬、石様硬の結節を触れるそうです)
この方法は古くから行われており、重要な診断法です。
前立腺全体の大きさ、硬さ、不整の有無などから病変の存在や広がり、
さらにがん細胞が増殖して前立腺の皮膜を越えてまわりの組織まで浸潤して
いるかどうかなども判定します。
したがって、この方法は経験が必要で、正診率に差が出る可能性もあります。
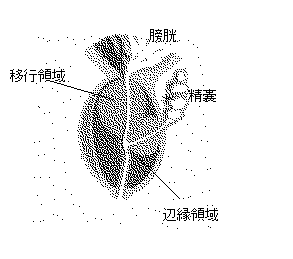
前立腺癌は主に前立腺の外腺に発生し、ほとんどが直腸側に発症する
ということで、直腸診は必ず行われています。
男性ホルモン(総称してアンドロゲン)の感受性の高いのが外腺で
外腺でも後葉(直腸側)が好発部位だということです。
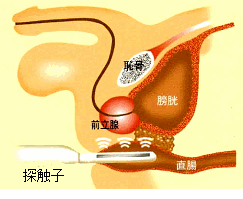 |
経腸的超音波断層法は、肛門から超音波用探触子(プローブ)を挿入し、
水平断層像と矢状断層像の2方向から観ます。
断層について説明しますと(生活・福祉技術センターの資料)
| 矢状面 | 水平面 | 前額面 |
 |
 |
 |
仰臥位とし恥骨上部にプローブを当てて、膀胱画像を得た後臍の方に45度傾けて
前立腺の横断面像を抽出し、続いてプローブを90度回転して、縦断面像を抽出します。
スクリーニング検査とはどのようなことなのか説明します。
病気の早期発見を目的として病気の検査が行われます。このために行われる検査に、「スクリーニング検査」というものと「確認検査」というものがあります。
ここでまず行われることは「スクリーニング」といって疑わしい人を「ふるい分ける」ことをします。
このために採用される検査は、統計的に求められた値などをもとに、個人差なども配慮して病気の疑いがある場合を「陽性」、一応病気の疑いがない場合を「陰性」
としています。時には、鋭敏すぎて、本当は「陰性」なのに「陽性」と出ることもあるようです。これを「偽陽性」といっています。
次のステップとして、その病気に的を絞ったもっと感度の高い「確定診断」を行います。
前立腺癌の確定診断に用いられるのは、前立腺から組織を採取する病理組織学的な検査ですが、「生体組織検査 (略して”生検”といいます) 」
(Biopsy:バイオプシー)を行います。
経直腸的超音波断層法
(TRUS下生検法)
 |
前立腺癌だと分かったら、その進行状況を知る必要があります。
つまり、癌は前立腺で納まっているのか、周囲へ浸潤しているのか、転移はどうかといったことを調べる必要があります。
その場合の検査について説明します。
どうかといったことを調べるために、生検(バイオプシー)を行います。
| どのような場合に実施するか |
| ・直腸診で硬結を触れる ・TRUSで以上を認める ・PSAが10.1 ng/ml 以上 のいずれかに該当する場合 |
| PSAが 4.1〜10 ng/ml のグレーゾーンの場合 PSAのF/T 比、PSAV(ベロシティー)、PSAD(デンシティー)、年齢を 考慮して決めます。 |
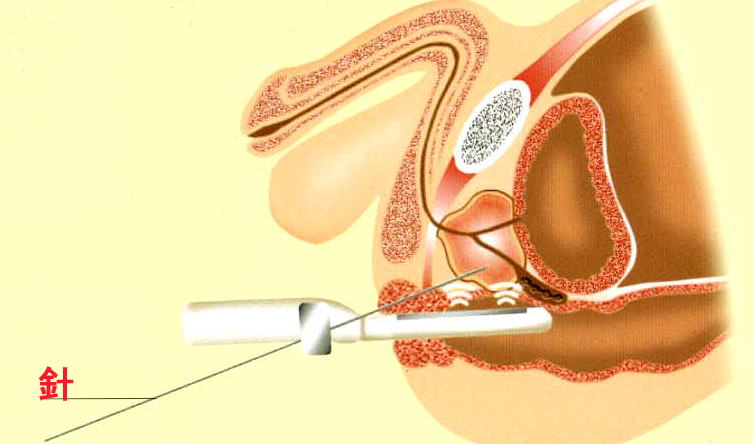
この組織を採取する方法として、経直腸的超音波診断法(TRUS)でもって、
前立腺を観察しながらねらった部位から前立腺に針を刺して組織を採取します。
生検の部位と何箇所から採取するかということについては、癌が発生する可能性が
高い辺縁領域を中心として、系統的に6箇所から採取するのが一般的だそうですが、
私がかかった病院では、精度を上げるために8箇所から採取することにしていると
いわれました。
 |
方法としては、仙骨(おしり)から局所麻酔を行い、直腸(肛門)を介して行う場合と
会陰(肛門と陰嚢の間)から行う場合があります。
麻酔については腰椎(背中)麻酔を行うことによって下半身の痛みをとることもあります。
肛門に検査用の器具を差し込んで、
超音波で前立腺の様子を見ながら細い針を前立腺内に指して組織を
パシッ、パシッと採取します。
検査自体は 30分 くらいで終了します。
生検後の合併症について
・血尿
膀胱が前立腺の出口にあるため血尿となることがありますが、
あった場合、通常は2〜3日で消えるそうです。
・発熱
直腸内腔から針を刺入した場合は、細菌を前立腺に持ち込む可能性もあり、
発熱を伴うこともあるそうです。
・尿道出血、精液に血が混じる
下着に血が付いたり、尿の出始めに血が混じったりすることがあるそうです。
精液が茶褐色になることもあるそうですが、特に健康上の影響はないそうです。
実施後の注意点
生検により前立腺は炎症をおこしているので、
アルコールは血管を拡張するのでしばらくは飲まないこと
自転車、バイクもしばらく乗らないこと
長時間座ったままもよくないということです。
つまり、癌は前立腺で納まっているのか、周囲へ浸潤しているのか、転移はどうかといったことを調べる必要があります。
その場合の検査について説明します。
コンピュータ断層
( CT: Computed Tomography )
 |
一方から照射して、身体を通過したX線を検出器で受けます。骨とか内蔵とかでX線の
吸収率は違いますから、骨のように吸収が大きいものは白く写ります。
吸収が少ないところは黒く映ります。
普通のレントゲン写真と違うところは、人はじっとしているのに、検出器が体のまわりを
ぐるりとまわりながら、いろいろな方向から撮影したデータをコンピュータで処理をして
体の立体的な吸収画像をつくりあげてゆきます。
体の内部を断面で何枚も見ることができるようにつくりあげてくれます。
(体の輪切りの図ができあがります。)
磁気共鳴画像
( MRI:Magnetic Resonance Imaging )
 |
強力な磁石の中(傾斜磁場をつくっている)に置かれた人体(人体の大部分が水素で
できています。その水素に電磁波を照射すると共鳴現象を起こし、エネルギーの
吸収と放出が起こります。
この出てくるエネルギーを受診してコンピューターで計算して画像を作成します
がん細胞は、他の部分よりも水分がおおくなりることによって判別がつくようになるそうです。
CTでは身体を輪切りに撮影しましたが、MRIではどの方向からでも輪切りに撮影できます。
CTでは放射線を使いますが、MRIでは放射線は使わず、磁気と電磁波を使います。
リンパ節、肝臓、肺、骨などの遠隔臓器への転移の有無を確認します。
MRIでは水素原子の横方向の戻り時間を協調した画像(T2強調画像)をとることによって、
前立腺の外腺、内腺の内部構造も分かり、ある程度の大きさの腫瘍であれば癌の存在が分かるそうです。
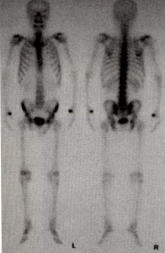
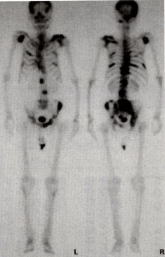
骨(こつ)シンチグラフィー
( Scintigraphy )
 |
||
|
利用して(カルシューム代謝が増えている部位に反応する)、
放射性同位元素(テクネシューム99m-リン酸化合物)を静脈内注射をして
2〜3時間後に放射線の量をカウンターで計測し画像にします。
全身の骨のチェックが一度に行えます。
前立腺癌は癌が骨転移を起こした部分に骨を形成する転移の仕方をすることが多いため
骨転移部は骨シンチグラフィーで陽性像となります。
| 正 常 | 前立腺癌骨転移 |
 |
 |